Tiene diversos factores de riesgo, como el número total de embarazos (incluso abortos), la edad, la menopausia, las cirugías pélvicas, los ejercicios de alto impacto, la obesidad, el estreñimiento y la tos crónica.
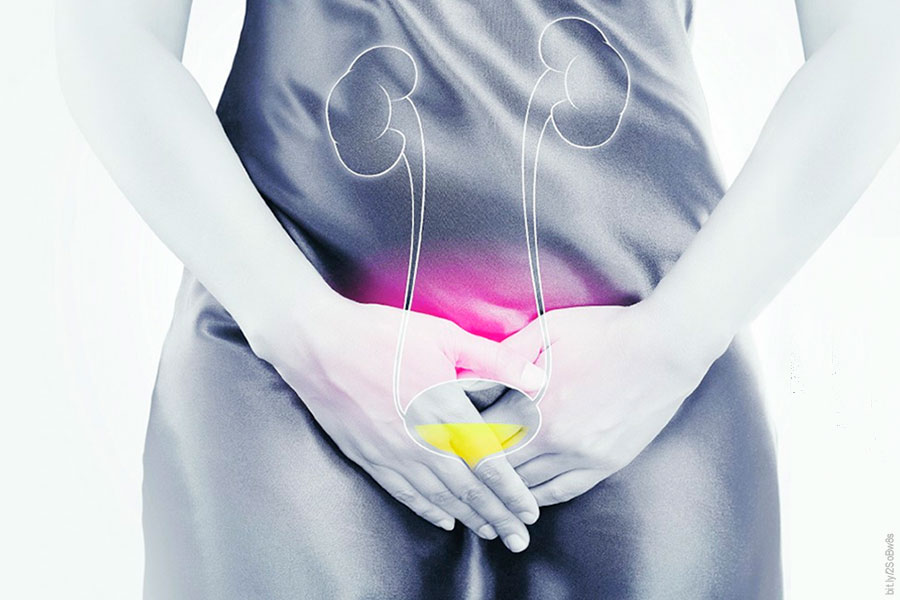
El área pélvica femenina es el sitio donde se llevan a cabo la cópula, el embarazo y el parto, pero también otras funciones no sexuales y reproductivas, como la micción y la defecación.
En esa área se localizan tres sistemas con sus respectivos órganos: el genital (útero y vagina), el urinario (vejiga y uretra) y el del recto, los cuales están sostenidos por lo que se conoce como piso pélvico, un conjunto de músculos y ligamentos que cierran la cavidad abdominal en su parte inferior.
“Ahora bien, como estos tres sistemas están juntos, varias de sus funciones dependen unas de otras. Por eso desde hace tiempo se afirma que es un error médico haber repartido el área pélvica entre los ginecólogos, urólogos y gastroenterólogos para atender los padecimientos que se originan en ella”, apunta Margarita Martínez Gómez, investigadora del Instituto de Investigaciones Biomédicas de la UNAM dedicada al estudio de la fisiología reproductiva femenina.
La gestación y el parto pueden afectar el piso pélvico y dar paso a padecimientos como el prolapso (desplazamiento o caída) de los órganos pélvicos, el síndrome de la vejiga hiperactiva y las incontinencias urinaria y fecal.
“Uno de los más frecuentes es la incontinencia urinaria, es decir, la salida involuntaria de orina. Aunque su prevalencia aumenta con los años tanto en mujeres como en hombres, es mayor en las primeras”, indica Martínez Gómez.
Tres tipos
Hay tres tipos de incontinencia urinaria: la de esfuerzo, que aparece al hacer un ejercicio intenso, estornudar o toser; la de urgencia, que va acompañada o precedida por una sensación urgente de orinar; y la mixta, que combina las dos anteriores.
La incontinencia urinaria en mujeres tiene diversos factores de riesgo, como el número total de embarazos (incluso abortos), la edad, la menopausia, las cirugías pélvicas, los ejercicios de alto impacto, la obesidad, el estreñimiento y la tos crónica.
“El envejecimiento por sí mismo ocasiona el debilitamiento de la musculatura y la disminución de la capacidad de la vejiga que, al sumarse a los efectos de otras enfermedades crónicas como diabetes, hipertensión y artritis, contribuyen a la aparición de la incontinencia urinaria”, agrega la investigadora universitaria.
Consecuencias
Las personas con incontinencia urinaria corren mayor riesgo de sufrir infecciones urinarias, úlceras cutáneas y caídas, así como pérdida de la autoestima, falta de aceptación, ansiedad, depresión, disfunciones sexuales, aislamiento y dependencia de otros, todo lo cual hace que su calidad de vida caiga de manera estrepitosa.
“Por si fuera poco, en no pocos casos, la incontinencia urinaria implica también la compra de pañales para sobrellevarla, y éstos no son nada baratos”.
De acuerdo con Martínez Gómez, en México, por lo general, cuando una mujer va a una revisión ginecológica, el médico especialista no le pregunta si tiene incontinencia urinaria, ni le hace ninguna prueba para comprobarlo, como sí sucede en otros países.
“Así, lo más recomendable sería que esta práctica se extendiera entre los ginecólogos, urólogos y gastroenterólogos, es decir, entre aquellos médicos que tratan los padecimientos de cualquiera de los tres sistemas del área pélvica. También habría que valorar la fuerza de los músculos estriados del piso pélvico y, por supuesto, ejercitar estos músculos”.
Tratamientos
Para hacerle frente a la incontinencia urinaria se recurre hoy en día a tratamientos conservadores no farmacológicos que incluyen cambios en el estilo de vida, reeducación vesical (de la vegija) y entrenamiento de los músculos de la zona, entre otras cosas, a un tratamiento hormonal, a uno quirúrgico (si bien es cierto que sus efectos benéficos no son permanentes en todos los casos) y a uno de neuroelectroestimulación.
“En particular, mi grupo y yo estamos trabajando con la electroestimulación del piso pélvico en modelos animales”, informa la investigadora.
En cuanto a la Guía de práctica clínica. Detección, diagnóstico y tratamiento inicial de incontinencia urinaria en la mujer, que la Secretaría de Salud del gobierno federal sacó en 2009 y que todavía está en uso, Martínez Gómez dice finalmente: “Está muy desactualizada, pues, por ejemplo, una de las terapias que recomienda es la hormonal, pero recientemente se encontró que tiene efectos muy diferenciales, complejos e incluso negativos”.
La frase
“Es necesario procurar un trato digno, amoroso y cuidadoso a las mujeres que padezcan incontinencia urinaria”.
Margarita Martínez Gómez
Investigadora del Instituto de Investigaciones Biomédicas
de la UNAM










